Przyjmowanie leków na Helicobacter pylori to proces, który wymaga szczególnej uwagi i przestrzegania zaleceń lekarza. Terapia eradykacyjna, mająca na celu zwalczenie tej bakterii, zazwyczaj trwa od 10 do 14 dni i polega na stosowaniu różnych grup leków, takich jak antybiotyki oraz inhibitory pompy protonowej. Kluczowe jest, aby pacjenci dokładnie przestrzegali wskazówek zawartych w ulotkach oraz zaleceń lekarza, aby uniknąć skutków ubocznych i zapewnić skuteczność leczenia.
W artykule przedstawimy szczegółowe informacje na temat prawidłowego przyjmowania leków na Helicobacter pylori, w tym zasady dawkowania oraz najlepsze pory dnia na ich przyjmowanie. Omówimy również, jak unikać interakcji pokarmowych oraz jakie środki ostrożności należy podjąć podczas terapii. Dzięki tym informacjom, pacjenci będą mogli lepiej zrozumieć, jak skutecznie i bezpiecznie stosować leki, aby zminimalizować ryzyko działań niepożądanych.
Najistotniejsze informacje:
- Przestrzeganie zaleceń lekarza jest kluczowe dla skuteczności terapii.
- Terapia eradykacyjna trwa zazwyczaj 10-14 dni i obejmuje różne grupy leków.
- Ważne jest, aby przyjmować leki zgodnie z zaleceniami, aby uniknąć skutków ubocznych.
- Najlepsze pory dnia na przyjmowanie leków mogą się różnić w zależności od rodzaju leku.
- Unikanie alkoholu jest istotne, aby zapobiec poważnym reakcjom niepożądanym.
- Pacjenci powinni być świadomi objawów niepożądanych i wiedzieć, jak na nie reagować.
Jak prawidłowo przyjmować leki na helicobacter, aby uniknąć skutków ubocznych
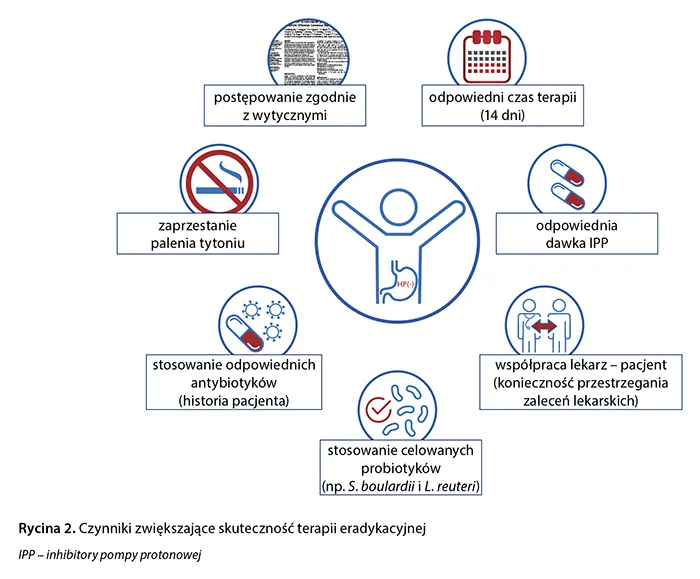
Przyjmowanie leków na Helicobacter pylori wymaga ścisłego przestrzegania zaleceń lekarza, aby zapewnić skuteczność terapii. Każdy pacjent powinien być świadomy, że schemat leczenia jest złożony i zależy od wybranych preparatów. Nieprzestrzeganie wskazówek może prowadzić do niepożądanych efektów oraz niepowodzeń w leczeniu.
Rola specjalistów medycznych jest kluczowa w tym procesie, ponieważ to oni dobierają odpowiednie leki oraz monitorują ich działanie. Pacjenci powinni otwarcie komunikować się z lekarzami o wszelkich wątpliwościach lub objawach, które mogą się pojawić podczas terapii. Adherencja do zaleceń jest nie tylko istotna dla skuteczności leczenia, ale także dla bezpieczeństwa pacjenta.
Dlaczego przestrzeganie zaleceń lekarza jest kluczowe dla skuteczności leczenia
Przestrzeganie zaleceń lekarza jest niezbędne, aby terapia przyniosła oczekiwane rezultaty. Wysokie wskaźniki przestrzegania zaleceń są związane z lepszymi efektami leczenia, podczas gdy ich ignorowanie może prowadzić do nawrotów choroby. Pacjenci, którzy nie stosują się do zaleceń, narażają się na ryzyko powikłań oraz wydłużenie czasu leczenia.
Warto pamiętać, że każdy organizm jest inny, a reakcje na leki mogą się różnić. Niedostosowanie się do schematu leczenia może prowadzić do niewłaściwej eliminacji bakterii, co w konsekwencji może skutkować opornością na leki. Dlatego tak ważne jest, aby pacjenci regularnie konsultowali się z lekarzem i przestrzegali ustalonych planów terapeutycznych.
Jakie leki stosuje się w terapii Helicobacter pylori i ich działanie
W terapii Helicobacter pylori stosuje się kilka klas leków, które współdziałają, aby skutecznie zlikwidować tę bakterię. Inhibitory pompy protonowej (IPP), takie jak Omeprazol i Nolpaz, zmniejszają produkcję kwasu żołądkowego, co sprzyja gojeniu się błony śluzowej żołądka oraz zwiększa skuteczność antybiotyków. Dzięki obniżeniu kwasowości, leki te pomagają w tworzeniu lepszego środowiska dla działania innych leków.
Oprócz inhibitorów pompy protonowej, w terapii stosuje się również antybiotyki, takie jak Amoksycylina, Metronidazol oraz Tetracyklina. Leki te działają poprzez eliminację bakterii Helicobacter pylori, co jest kluczowe dla sukcesu terapii. Amoksycylina hamuje syntezę ściany komórkowej bakterii, natomiast Metronidazol działa na DNA bakterii, prowadząc do ich śmierci. Takie połączenie leków zwiększa szanse na skuteczne wyleczenie pacjenta.
| Nazwa leku | Mechanizm działania |
|---|---|
| Omeprazol | Zmniejsza wydzielanie kwasu żołądkowego |
| Nolpaz | Inhibitor pompy protonowej, obniża kwasowość |
| Amoksycylina | Hamuje syntezę ściany komórkowej bakterii |
| Metronidazol | Działa na DNA bakterii, prowadząc do ich śmierci |
| Tetracyklina | Hamuje syntezę białek w bakteriach |
Jakie są najlepsze pory dnia na przyjmowanie leków na helicobacter
Optymalne pory dnia na przyjmowanie leków na Helicobacter pylori są kluczowe dla maksymalizacji ich skuteczności i minimalizacji skutków ubocznych. Wiele leków, takich jak inhibitory pompy protonowej, najlepiej przyjmować rano, na czczo, aby zapewnić ich maksymalne wchłanianie. Z kolei leki antybiotykowe, takie jak Amoksycylina czy Metronidazol, można stosować w różnych porach dnia, jednak ważne jest, aby zachować regularność w ich przyjmowaniu, na przykład co 12 godzin.
Warto również pamiętać, że niektóre leki, takie jak Ulcamed, należy przyjmować na pusty żołądek, co oznacza, że powinny być stosowane pół godziny przed posiłkiem lub przed snem. Dzięki temu unikniemy interakcji z pokarmem, które mogą osłabić działanie leku. Przyjmowanie leków zgodnie z zaleceniami lekarza oraz wskazówkami zawartymi w ulotkach jest kluczowe dla skuteczności terapii.
- Inhibitory pompy protonowej należy przyjmować rano na czczo.
- Antybiotyki powinny być stosowane w regularnych odstępach czasowych, np. co 12 godzin.
- Leki takie jak Ulcamed powinny być przyjmowane pół godziny przed posiłkiem.
Jak unikać interakcji pokarmowych podczas terapii helicobacter
Unikanie interakcji pokarmowych podczas terapii Helicobacter pylori jest istotne, aby zapewnić maksymalne wchłanianie leków. Spożywanie niektórych pokarmów, takich jak mleko, soki owocowe czy owoce, może wpływać na skuteczność leków, dlatego zaleca się przyjmowanie ich na pusty żołądek lub w odpowiednich odstępach czasowych. Na przykład, Ulcamed powinien być przyjmowany na czczo, a następnie należy unikać jedzenia przez co najmniej 30 minut po jego zażyciu.
W przypadku antybiotyków, takich jak Metronidazol, można je przyjmować w trakcie posiłków, co może pomóc w złagodzeniu ewentualnych działań niepożądanych na układ pokarmowy. Kluczowe jest, aby być świadomym, jakie pokarmy mogą wpływać na działanie leków, i dostosować sposób ich przyjmowania w zależności od zaleceń lekarza.
Jakie środki ostrożności należy podjąć podczas leczenia helicobacter
Podczas leczenia Helicobacter pylori istotne jest, aby pacjenci podjęli odpowiednie środki ostrożności, które pomogą w skutecznej terapii. Przede wszystkim, należy ściśle przestrzegać zaleceń lekarza oraz wskazówek zawartych w ulotkach leków. Regularne monitorowanie swojego stanu zdrowia oraz zgłaszanie wszelkich niepokojących objawów lekarzowi jest kluczowe. Dodatkowo, warto wprowadzić zdrowe nawyki żywieniowe, takie jak unikanie tłustych i pikantnych potraw, które mogą podrażniać błonę śluzową żołądka.
Oprócz tego, pacjenci powinni dbać o odpowiednią ilość snu oraz unikać stresujących sytuacji, które mogą wpływać na ich ogólne samopoczucie. Ważne jest również, aby nie przerywać terapii bez konsultacji z lekarzem, nawet jeśli objawy ustąpią. Takie podejście zwiększa szanse na pełne wyleczenie i minimalizuje ryzyko nawrotu infekcji.
Dlaczego unikanie alkoholu jest ważne podczas terapii
Unikanie alkoholu podczas terapii Helicobacter pylori jest kluczowe, ponieważ może on powodować szereg niepożądanych reakcji. Spożycie alkoholu w trakcie leczenia, zwłaszcza jeśli pacjent przyjmuje metronidazol, może prowadzić do reakcji disulfiramopodobnej. Objawy tej reakcji obejmują zaczerwienienie, nudności, wymioty oraz spadek ciśnienia krwi, co może być bardzo nieprzyjemne i niebezpieczne dla zdrowia.
Oprócz tego, alkohol może osłabiać działanie leków, co wpływa na skuteczność całej terapii. Dlatego tak ważne jest, aby pacjenci całkowicie unikali alkoholu w trakcie leczenia Helicobacter pylori, aby zapewnić sobie jak najlepsze wyniki terapeutyczne oraz zminimalizować ryzyko wystąpienia działań niepożądanych.
Czytaj więcej: Gdzie oddać niepełnosprawne dziecko? Sprawdź opcje wsparcia i opieki
Jakie są objawy niepożądane i co robić w ich przypadku
Podczas leczenia Helicobacter pylori mogą wystąpić różne objawy niepożądane, które warto znać, aby odpowiednio na nie reagować. Do najczęstszych należą nudności, wymioty, ból brzucha, biegunka oraz reakcje alergiczne. W przypadku wystąpienia tych objawów, ważne jest, aby nie panikować, lecz skonsultować się z lekarzem, który oceni sytuację i zdecyduje o dalszym postępowaniu. Zrozumienie, jakie działania podjąć w przypadku niepożądanych efektów, może znacząco wpłynąć na komfort pacjenta i skuteczność terapii.
Jeśli objawy są łagodne, lekarz może zalecić zmianę dawki leku lub wprowadzenie dodatkowych środków łagodzących. W przypadku poważniejszych reakcji, takich jak trudności w oddychaniu, opuchlizna, czy silne zawroty głowy, należy natychmiast udać się do najbliższego szpitala lub wezwać pomoc. Poniżej znajduje się lista powszechnych objawów niepożądanych oraz sugerowanych działań, które warto podjąć w takich sytuacjach.
- Nudności - Spróbuj zjeść lekkie posiłki i unikaj tłustych potraw.
- Biegunka - Upewnij się, że pijesz dużo płynów, aby uniknąć odwodnienia.
- Ból brzucha - Skonsultuj się z lekarzem, aby ocenić nasilenie objawów.
- Reakcje alergiczne - Natychmiast zgłoś lekarzowi wszelkie objawy, takie jak wysypka lub trudności w oddychaniu.
Jak wspierać zdrowie żołądka po leczeniu Helicobacter pylori
Po zakończeniu terapii Helicobacter pylori, istotne jest, aby skupić się na regeneracji zdrowia żołądka i układu pokarmowego. Wprowadzenie zdrowej diety, bogatej w błonnik, probiotyki oraz prebiotyki, może wspomóc proces gojenia i przywrócić równowagę mikroflory jelitowej. Produkty takie jak jogurty naturalne, kefiry oraz kiszonki są doskonałym źródłem korzystnych bakterii, które mogą pomóc w odbudowie flory bakteryjnej po kuracji antybiotykowej.
Dodatkowo, warto rozważyć suplementację preparatami zawierającymi enzymy trawienne oraz witaminy z grupy B, które wspierają metabolizm i regenerację komórek błony śluzowej żołądka. Regularne konsultacje z dietetykiem mogą pomóc w dostosowaniu planu żywieniowego do indywidualnych potrzeb pacjenta, co jest kluczowe dla długoterminowego zdrowia układu pokarmowego. Taka proaktywna strategia nie tylko zmniejsza ryzyko nawrotu infekcji, ale także przyczynia się do ogólnej poprawy samopoczucia i jakości życia.

