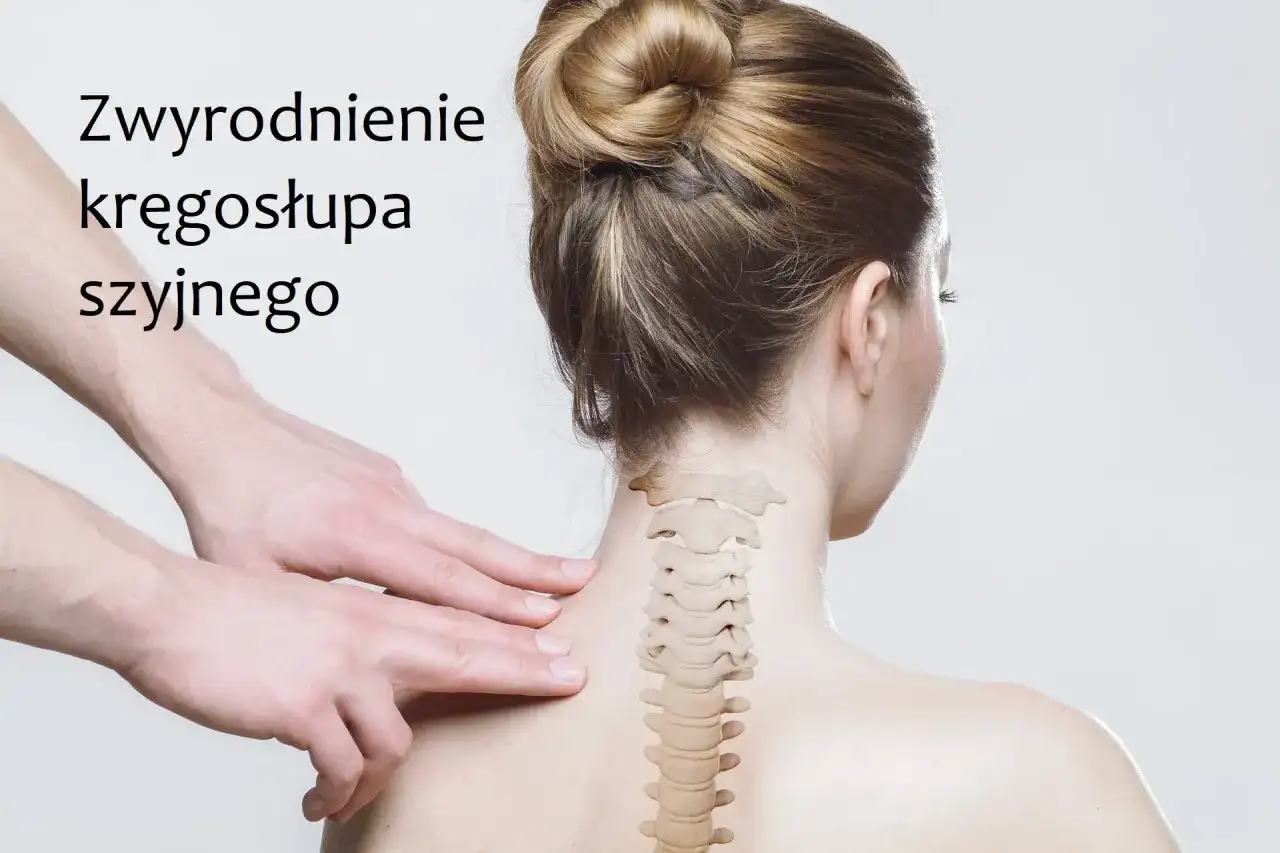
Zwyrodnienie kręgosłupa szyjnego to postępujący proces, który dotyka coraz większej liczby osób, przynosząc ze sobą ból, sztywność i dyskomfort. Wiele z nas doświadcza dolegliwości w odcinku szyjnym, które utrudniają codzienne funkcjonowanie. Na szczęście medycyna oferuje szereg rozwiązań, które mogą przynieść ulgę. W tym artykule przyjrzymy się bliżej farmakologicznym metodom leczenia bólu i stanu zapalnego związanego ze zwyrodnieniem kręgosłupa szyjnego. Dowiesz się, jakie leki są dostępne bez recepty, kiedy należy sięgnąć po preparaty na receptę oraz jak działają poszczególne substancje, abyś mógł podjąć świadome decyzje dotyczące swojego zdrowia.
Skuteczne leczenie zwyrodnienia kręgosłupa szyjnego
- Zwyrodnienie kręgosłupa szyjnego to postępujący proces zużycia krążków i stawów, prowadzący do bólu i sztywności.
- Objawy obejmują ból karku, promieniowanie do kończyn górnych oraz objawy neurologiczne, takie jak drętwienie.
- Leczenie farmakologiczne opiera się na lekach przeciwbólowych (paracetamol, opioidy), przeciwzapalnych (NLPZ) i rozluźniających mięśnie (miorelaksanty).
- Dostępne są leki bez recepty (OTC) oraz silniejsze preparaty na receptę, w tym leki przeciwpadaczkowe i antydepresyjne na ból neuropatyczny.
- Formy podania obejmują tabletki, maści, żele oraz zastrzyki (blokady sterydowe).
- Farmakoterapia jest częścią kompleksowego leczenia, które powinno uwzględniać również fizjoterapię i zmianę stylu życia.
Zrozumieć wroga: Czym jest zwyrodnienie kręgosłupa szyjnego i dlaczego boli?
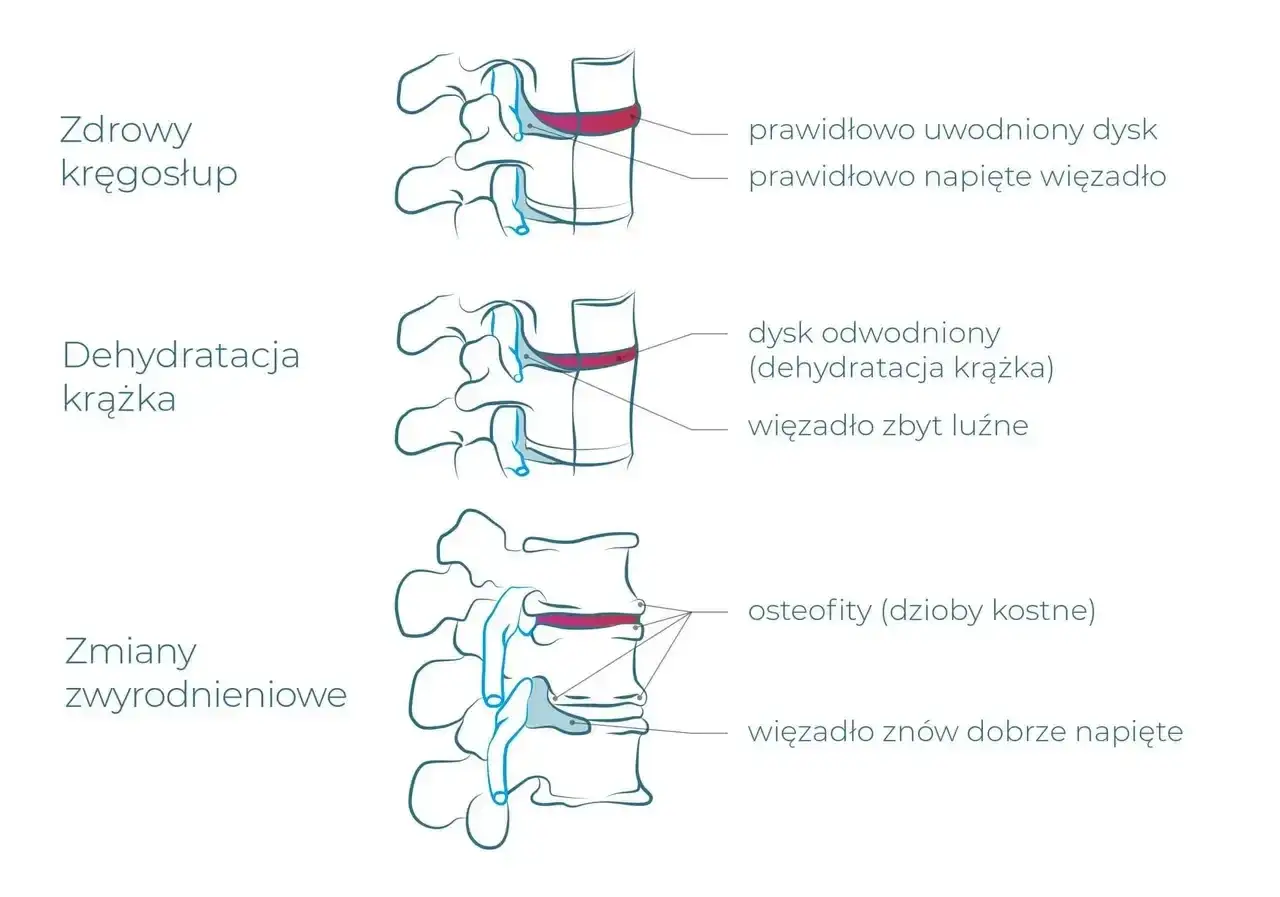
Choroba zwyrodnieniowa kręgosłupa szyjnego to niestety proces, którego nie da się cofnąć. Jest to postępujące zużycie i deformacja struktur, które budują nasz odcinek szyjny przede wszystkim krążków międzykręgowych, zwanych potocznie dyskami, oraz stawów międzykręgowych. Te zmiany prowadzą do bólu i sztywności, które mogą znacząco utrudnić codzienne życie. Naszym celem w leczeniu jest zatem hamowanie postępu tej choroby i jak najskuteczniejsze łagodzenie jej objawów, aby zapewnić pacjentowi jak najwyższą jakość życia.
Kręgosłup szyjny pod lupą: Jak zbudowany jest i za co odpowiada?
Kręgosłup szyjny, składający się z siedmiu kręgów (oznaczonych jako C1-C7), jest niezwykle ważną i jednocześnie delikatną częścią naszego szkieletu. Odpowiada on nie tylko za utrzymanie głowy w odpowiedniej pozycji, ale przede wszystkim za umożliwienie jej szerokiego zakresu ruchów od obracania po pochylanie. Kluczowe dla jego funkcjonowania są krążki międzykręgowe, działające jak amortyzatory, oraz stawy międzykręgowe, które zapewniają płynność ruchu. Kiedy te struktury ulegają zużyciu, cały system zaczyna szwankować, co prowadzi do dolegliwości, które tak często odczuwamy.
Proces zużycia krok po kroku: Co dzieje się z Twoimi kręgami?
Proces zwyrodnieniowy zaczyna się od powolnego zużywania krążków międzykręgowych. Z czasem tracą one swoją elastyczność i wysokość, co powoduje, że kręgi zbliżają się do siebie. Zmniejsza się przestrzeń dla nerwów wychodzących z rdzenia kręgowego, a także zwiększa się nacisk na stawy międzykręgowe. Stawy te mogą ulegać przerostowi, tworząc tzw. osteofity, czyli wyrośla kostne. Wszystkie te zmiany prowadzą do stopniowego ograniczenia ruchomości kręgosłupa, zwiększenia jego niestabilności i, co najgorsze, do ucisku na korzenie nerwowe lub sam rdzeń kręgowy, wywołując szereg nieprzyjemnych objawów.
Od sztywności karku po drętwienie rąk: Najczęstsze sygnały alarmowe, których nie można ignorować.
Nasze ciało często wysyła sygnały, że coś jest nie tak. W przypadku zwyrodnienia kręgosłupa szyjnego najczęściej odczuwamy ból i sztywność karku. Dolegliwości te często nasilają się rano, po przebudzeniu, lub po dłuższym okresie spędzonym w jednej pozycji. Kolejnym niepokojącym objawem jest ból, który promieniuje od karku, przez bark i ramię, aż do dłoni. Nazywamy to rwą barkową. Co więcej, mogą pojawić się objawy neurologiczne, takie jak drętwienie czy mrowienie palców, a nawet osłabienie siły mięśniowej w rękach. Niektórzy pacjenci zgłaszają również zawroty głowy, bóle głowy, szumy uszne czy problemy z utrzymaniem równowagi. Wszystkie te symptomy wynikają z ucisku na nerwy lub rdzeń kręgowy i nie powinny być bagatelizowane.
Pierwsza linia obrony: Jakie leki bez recepty mogą przynieść ulgę?
Kiedy dopada nas ból związany ze zwyrodnieniem kręgosłupa szyjnego, często pierwszą myślą jest sięgnięcie po leki dostępne bez recepty. I słusznie, ponieważ wiele z nich może przynieść znaczną ulgę w łagodnych i umiarkowanych dolegliwościach. Są one doskonałym wyborem jako pierwsza linia leczenia, zanim zdecydujemy się na wizytę u lekarza. Pozwalają one szybko złagodzić objawy i wrócić do codziennych czynności.
Tabletki przeciwbólowe i przeciwzapalne (NLPZ): Ibuprofen, ketoprofen, diklofenak – co wybrać?
Niesteroidowe leki przeciwzapalne, czyli w skrócie NLPZ, to grupa leków, która stanowi trzon domowego leczenia bólu. Substancje takie jak ibuprofen, naproksen, diklofenak (w niższych dawkach) czy ketoprofen działają dwojako zarówno przeciwbólowo, jak i przeciwzapalnie. Oznacza to, że nie tylko uśmierzają ból, ale również redukują stan zapalny, który często towarzyszy zmianom zwyrodnieniowym. Dostępne są w formie tabletek, które zapewniają ogólnoustrojowe działanie.
Paracetamol: Kiedy jest wystarczający, a kiedy to za mało?
Paracetamol to kolejny popularny lek dostępny bez recepty. Jego głównym atutem jest działanie przeciwbólowe, jednak w przeciwieństwie do NLPZ, ma on bardzo słabe działanie przeciwzapalne. Dlatego też paracetamol jest często pierwszym wyborem u osób, które z różnych powodów nie mogą przyjmować NLPZ na przykład z powodu problemów z żołądkiem. Jest skuteczny w łagodzeniu bólu o łagodnym lub umiarkowanym nasileniu. Jednak w przypadku silnego stanu zapalnego, jego działanie może okazać się niewystarczające.
Maści, żele i plastry: Miejscowe leczenie bólu jako alternatywa dla tabletek.
Dla osób, które preferują leczenie miejscowe lub chcą zminimalizować ryzyko ogólnoustrojowych skutków ubocznych, idealnym rozwiązaniem są preparaty do stosowania zewnętrznego. Maści, żele i plastry zawierające substancje przeciwbólowe i przeciwzapalne z grupy NLPZ (np. diklofenak, ketoprofen) działają bezpośrednio w miejscu aplikacji. Pozwala to na szybkie złagodzenie bólu i stanu zapalnego w okolicach karku, jednocześnie ograniczając narażenie organizmu na działanie leku. Są one świetnym uzupełnieniem terapii doustnej lub samodzielnym rozwiązaniem w mniej nasilonych dolegliwościach.
Bezpieczeństwo przede wszystkim: O czym pamiętać, stosując leki OTC?
Choć leki dostępne bez recepty są łatwo dostępne, nie oznacza to, że można je stosować bez ograniczeń. Kluczowe jest przestrzeganie zaleceń dotyczących dawkowania i czasu trwania leczenia, które znajdziemy na ulotce. Długotrwałe stosowanie NLPZ, nawet w dawkach OTC, może prowadzić do problemów z układem pokarmowym, nerkami czy układem krążenia. Ważne jest również, aby poinformować lekarza lub farmaceutę o wszystkich przyjmowanych lekach, aby uniknąć niebezpiecznych interakcji. Pamiętajmy, że nawet leki bez recepty mogą mieć skutki uboczne.
Gdy ból nie odpuszcza: Kiedy sięgnąć po leki na receptę?
Czasami, mimo stosowania leków dostępnych bez recepty, ból i inne objawy zwyrodnienia kręgosłupa szyjnego nie ustępują. W takich sytuacjach konieczne jest skonsultowanie się z lekarzem, który może przepisać silniejsze preparaty. Leki na receptę są zazwyczaj stosowane pod ścisłą kontrolą medyczną, gdy leczenie OTC okazuje się niewystarczające lub gdy objawy są bardzo nasilone.
Silniejsze dawki NLPZ: Co może przepisać lekarz, gdy leki OTC zawodzą?
Gdy leki dostępne bez recepty nie przynoszą ulgi, lekarz może zdecydować o przepisaniu wyższych dawek niesteroidowych leków przeciwzapalnych. Mowa tu o substancjach takich jak diklofenak czy ketoprofen, ale również o nowszych lekach z tej grupy, jak meloksykam, nimesulid czy selektywne inhibitory COX-2, np. celekoksyb. Są one stosowane w leczeniu silniejszych stanów zapalnych i bólu, jednak wymagają ścisłego nadzoru lekarskiego ze względu na potencjalne ryzyko działań niepożądanych.
Miorelaksanty – klucz do rozluźnienia spiętych mięśni karku.
Często towarzyszącym bólowi zwyrodnieniowemu jest wzmożone napięcie mięśni karku. Mięśnie te, próbując stabilizować uszkodzony odcinek kręgosłupa, stają się twarde i bolesne, co dodatkowo potęguje dyskomfort. W takich przypadkach lekarz może przepisać leki rozluźniające mięśnie, czyli miorelaksanty, takie jak tyzanidyna czy baklofen. Działają one na ośrodkowy układ nerwowy, zmniejszając nadmierne skurcze mięśni i przynosząc ulgę. Są to leki dostępne wyłącznie na receptę.
Leczenie bólu neuropatycznego: Rola leków przeciwpadaczkowych i antydepresantów.
Kiedy ucisk na korzenie nerwowe lub rdzeń kręgowy jest znaczący, może pojawić się tzw. ból neuropatyczny. Charakteryzuje się on pieczeniem, paleniem, przeszywającym bólem, a także drętwieniem i mrowieniem. W leczeniu tego typu bólu, który często towarzyszy zaawansowanym zmianom zwyrodnieniowym, lekarze nierzadko przepisują leki, które pierwotnie stosowano w leczeniu padaczki lub depresji. Mowa tu o substancjach takich jak pregabalina, gabapentyna czy niektóre antydepresanty. Choć ich nazwy mogą sugerować inne zastosowanie, w przypadku bólu neuropatycznego działają one modulująco na przewodnictwo nerwowe, przynosząc ulgę.
Zastrzyki (blokady sterydowe): Szybka i silna interwencja w walce z zapaleniem.
W przypadkach bardzo silnego bólu i stanu zapalnego, który nie reaguje na leczenie doustne, lekarz może zaproponować tzw. blokady. Są to iniekcje zawierające kortykosteroidy, czyli silne leki przeciwzapalne. Podaje się je precyzyjnie w okolice struktur nerwowych lub stawów, które są źródłem bólu. Działanie przeciwzapalne i przeciwbólowe jest zazwyczaj bardzo szybkie i silne, przynosząc pacjentowi znaczną ulgę. Blokady są jednak metodą stosowaną doraźnie, w uzasadnionych przypadkach.
Jak działają leki na zwyrodnienie? Mechanizmy, które musisz poznać
Zrozumienie, w jaki sposób działają leki, które przyjmujemy, jest kluczowe dla świadomego leczenia. Pozwala to nie tylko lepiej ocenić ich skuteczność, ale także przewidzieć potencjalne skutki uboczne i zrozumieć, dlaczego lekarz wybrał właśnie ten preparat. W przypadku zwyrodnienia kręgosłupa szyjnego, leki mają na celu przede wszystkim walkę z bólem i stanem zapalnym.
Hamowanie stanu zapalnego vs. blokowanie bólu: Dwa główne cele farmakoterapii.
Leki stosowane w leczeniu zwyrodnienia kręgosłupa szyjnego można podzielić ze względu na ich główny mechanizm działania. Jedne z nich, jak NLPZ, celują w proces zapalny hamują produkcję substancji odpowiedzialnych za powstawanie obrzęku, zaczerwienienia i bólu. Inne, jak paracetamol czy opioidy, działają przede wszystkim na ośrodkowy układ nerwowy, blokując przewodzenie impulsów bólowych i zmieniając nasze postrzeganie bólu. W przypadku schorzeń zwyrodnieniowych kręgosłupa, często pożądane jest działanie dwukierunkowe, łączące redukcję stanu zapalnego z uśmierzeniem bólu.
Dlaczego ta sama substancja występuje w żelu i tabletce? Różnice w działaniu.
Często spotykamy się z sytuacją, że ta sama substancja czynna, na przykład diklofenak, występuje zarówno w formie tabletek, jak i maści czy żelu. Kluczowa różnica tkwi w sposobie działania. Tabletki działają ogólnoustrojowo lek trafia do krwiobiegu i rozprowadzany jest po całym organizmie. Preparaty miejscowe, takie jak żele czy maści, działają głównie w miejscu aplikacji, penetrując skórę i docierając do bolących tkanek. Dzięki temu minimalizują ryzyko ogólnoustrojowych skutków ubocznych, takich jak te dotyczące układu pokarmowego czy nerek, które mogą wystąpić przy długotrwałym stosowaniu tabletek.
Potencjalne skutki uboczne: Na co zwrócić uwagę przy długotrwałym leczeniu?
Każdy lek, nawet ten dostępny bez recepty, może wywołać skutki uboczne. Przy długotrwałym stosowaniu NLPZ, należy zwrócić uwagę na objawy ze strony układu pokarmowego zgagę, bóle brzucha, a nawet krwawienia. Mogą one również negatywnie wpływać na nerki i układ krążenia. Opioidy, choć skuteczne w silnym bólu, niosą ryzyko uzależnienia i zaparć. Leki rozluźniające mięśnie mogą powodować senność i zawroty głowy. Dlatego tak ważne jest, aby przyjmować leki zgodnie z zaleceniami lekarza lub farmaceuty i niezwłocznie zgłaszać wszelkie niepokojące objawy.
Leki to nie wszystko: Co jeszcze możesz zrobić, by pokonać ból?
Farmakoterapia jest niezwykle ważnym elementem leczenia zwyrodnienia kręgosłupa szyjnego, ale należy pamiętać, że rzadko kiedy jest ona jedynym rozwiązaniem. Aby skutecznie radzić sobie z bólem i poprawić funkcjonowanie, niezbędne jest podejście kompleksowe. Połączenie odpowiednio dobranych leków z innymi metodami terapeutycznymi daje najlepsze rezultaty i pozwala na długoterminową poprawę jakości życia.
Fizjoterapia i rehabilitacja: Rola eksperta w powrocie do sprawności.
Fizjoterapia odgrywa kluczową rolę w leczeniu schorzeń kręgosłupa. Doświadczony fizjoterapeuta jest w stanie dobrać indywidualny plan terapeutyczny, który może obejmować techniki manualne, masaże, ćwiczenia terapeutyczne, a także edukację pacjenta. Poprzez odpowiednie zabiegi i ćwiczenia, fizjoterapeuta pomaga przywrócić prawidłową ruchomość kręgosłupa, wzmocnić osłabione mięśnie i zredukować napięcie. Jest to niezbędny element powrotu do pełnej sprawności.
Ćwiczenia wzmacniające i rozciągające: Jak bezpiecznie ćwiczyć w domu?
Regularne, ale przede wszystkim bezpieczne ćwiczenia są niezwykle ważne dla utrzymania zdrowia kręgosłupa szyjnego. Po konsultacji z lekarzem lub fizjoterapeutą, można wprowadzić do swojej codziennej rutyny proste ćwiczenia wzmacniające i rozciągające mięśnie karku oraz obręczy barkowej. Przykłady takich ćwiczeń to delikatne skłony głowy, krążenia barkami, czy delikatne rozciąganie mięśni karku. Kluczowe jest, aby unikać ruchów, które nasilają ból i wykonywać ćwiczenia z pełną świadomością swojego ciała.
Zmiana nawyków na co dzień: Ergonomia pracy i odpowiednia pozycja do snu.
Nasze codzienne nawyki mają ogromny wpływ na kondycję kręgosłupa. Dbanie o ergonomię w miejscu pracy odpowiednie ustawienie monitora, krzesła i biurka jest kluczowe, aby unikać nadmiernego obciążenia odcinka szyjnego. Równie ważne jest zadbanie o prawidłową pozycję podczas snu. Dobór odpowiedniej poduszki i materaca może znacząco wpłynąć na komfort i zdrowie kręgosłupa. Warto również zwrócić uwagę na inne nawyki, takie jak długotrwałe pochylanie głowy nad telefonem, i starać się je modyfikować.
Kiedy wizyta u specjalisty jest absolutnie konieczna?
Choć leki bez recepty i domowe sposoby mogą przynieść ulgę w łagodnych dolegliwościach, istnieją sytuacje, w których dalsze leczenie na własną rękę jest niewskazane, a wręcz niebezpieczne. Wczesna konsultacja ze specjalistą jest kluczowa dla postawienia prawidłowej diagnozy i wdrożenia odpowiedniego leczenia, które może zapobiec dalszym powikłaniom i trwałemu uszczerbkowi na zdrowiu.
Objawy alarmowe: Drętwienie, niedowład, zawroty głowy – nie czekaj, działaj!
Istnieje szereg objawów, które powinny skłonić nas do natychmiastowej wizyty u lekarza. Należą do nich między innymi: nasilające się drętwienie lub mrowienie kończyn górnych, które może świadczyć o znacznym ucisku na nerwy; osłabienie siły mięśniowej, utrudniające codzienne czynności; zaburzenia koordynacji ruchowej; uporczywe zawroty głowy, problemy z równowagą; silne bóle głowy; szumy uszne. Objawy te mogą sugerować poważniejsze problemy, takie jak ucisk na rdzeń kręgowy, i wymagają pilnej diagnostyki.
Wybór lekarza: Do kogo się udać – ortopeda, neurolog czy reumatolog?
W przypadku problemów z kręgosłupem szyjnym, warto wiedzieć, do jakiego specjalisty się udać. Ortopeda jest ekspertem od układu ruchu i zajmuje się leczeniem schorzeń kostno-stawowych. Neurolog jest specjalistą od układu nerwowego i powinien być konsultowany, gdy pojawiają się objawy neurologiczne, takie jak drętwienie czy osłabienie siły. Reumatolog może być pomocny, gdy podejrzewamy komponent zapalny lub autoimmunologiczny choroby. Często w leczeniu schorzeń kręgosłupa niezbędna jest współpraca kilku specjalistów, aby zapewnić pacjentowi kompleksową opiekę.
Przeczytaj również: Leki na astmę a doping: Które są dozwolone, a które zabronione?
Jak przygotować się do wizyty, by uzyskać najlepszą pomoc?
Aby wizyta u lekarza była jak najbardziej efektywna, warto się do niej odpowiednio przygotować. Przed spotkaniem warto zebrać informacje dotyczące historii choroby kiedy pojawiły się objawy, co je nasila, a co przynosi ulgę. Należy również przygotować listę wszystkich przyjmowanych leków, zarówno tych na receptę, jak i bez recepty, a także suplementów diety. Jeśli posiadamy wyniki wcześniejszych badań obrazowych, takich jak RTG, rezonans magnetyczny (MRI) czy tomografia komputerowa (CT), warto je zabrać ze sobą. Dokładne informacje pomogą lekarzowi w postawieniu trafnej diagnozy i wyborze najskuteczniejszego leczenia.